Vidéo-Nystagmographie et Vidéo-Oculographie


Une grande variété d’examens peut être réalisée avec la vidéo nystagmographie. Les mouvements des pupilles sont enregistrés et les nystagmes sont reconnus. L’un des tests les plus populaires est calorique. Cependant, l’apparition de nystagmes dans certaines positions ou lors de manœuvres données est également examinée. De nombreux tests ont lieu avec le couvercle des lunettes fermé, c’est-à-dire dans l’obscurité, afin que l’œil ne puisse pas s’orienter, se fixer dessus ou se distraire. Le couvercle des lunettes doit être retiré entre les tests individuels, car c’est plus confortable pour le patient, il peut récupérer et ne transpire pas trop.
À vidéo-oculographie, le couvercle des lunettes est retiré et un stimulus optique est utilisé et le mouvement de la pupille est à nouveau enregistré. Pendant le test, la tête ne doit pas être déplacée, seuls les yeux sont autorisés à suivre le stimulus. Nous vous recommandons d’effectuer les tests de stimulation optique de manière binoculaire.
Les examens des mouvements oculaires sont plus sensibles que l’imagerie par résonance magnétique pour diagnostiquer les problèmes vestibulaires aigus et aussi pour distinguer les lésions périphériques et centrales.
(sans examens sur fauteuil rotatif)
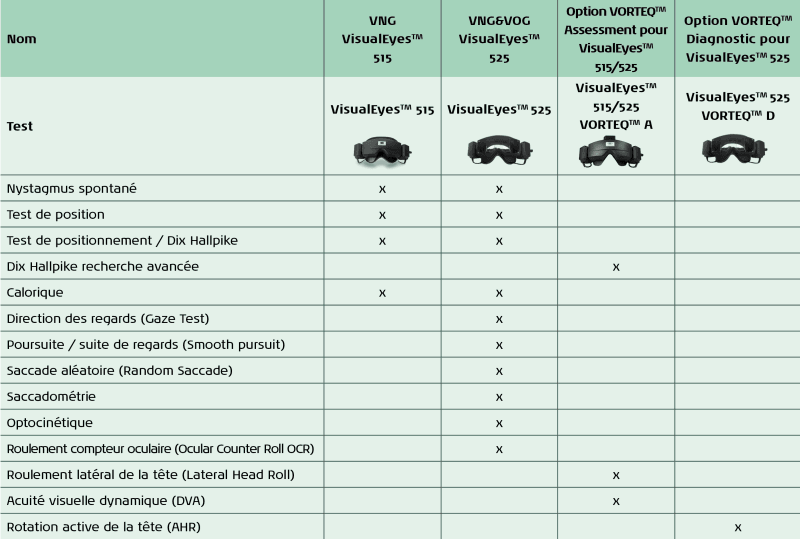

Les tests VNG sont toujours démarrés avec un nystagmus spontané, car ceux-ci peuvent influencer tous les résultats. Pendant le test, le patient regarde simplement tout droit devant avec les lunettes fermées. Il est vérifié si des nystagmes spontanés SPN se produisent. En utilisant la lumière de fixation, on vérifie si les nystagmes peuvent être supprimés. Le temps de test est de 60s. Les valeurs supérieures à 6°/s sont considérées comme pathologiques.

Le but du test est de déterminer si un changement de position des systèmes vestibulaires dans l’espace provoque un nystagmus. Cela peut indiquer une cause centrale ou non localisée.
Pendant le test, le couvercle est toujours placé sur les lunettes afin que le patient ne puisse pas fixer.
Chaque position doit être maintenue pendant 20 à 30 secondes.
Chaque position doit être maintenue pendant 60 secondes. La grande otoconie provoque rapidement un nystagme, mais pour voir la petite otoconie, la position doit être maintenue suffisamment longtemps.
Si des nystagmes se produisent, veuillez allumer la lumière de fixation et observer si la fixation supprime les nystagmes.
Si les nystagmen apparaissent dans une position, cela indique fortement un dysfonctionnement vestibulaire. La présence de nystagmes à la suite d’un changement de position pourrait indiquer, mais sans s’y limiter : des nystagmes dus à une pathologie cervicale et des nystagmes dus à une lésion de l’organe vestibulaire terminal. Des tests supplémentaires sont nécessaires pour différencier davantage la pathologie.

Le but du test est de détecter le vertige positionnel paroxystique bénin VPPB (angl. Benign Paroxysmal Positional Vertigo BPPV). Pour ce faire, la manœuvre Dix Hallpike est effectuée pour le côté droit et gauche.
Le mouvement oculaire horizontal et vertical est suivi et analysé. Afin de suivre le mouvement rotatif (torsionnel) des yeux, l’option VORTEQTM Assessment est nécessaire, voyez ci-dessous sous «Dix Hallpike recherche avancée». Cependant, la procédure du test (étapes 1 à 3 ci-dessous) est exactement la même.
1ère étape : Assis, tournez la tête à 45° vers la droite
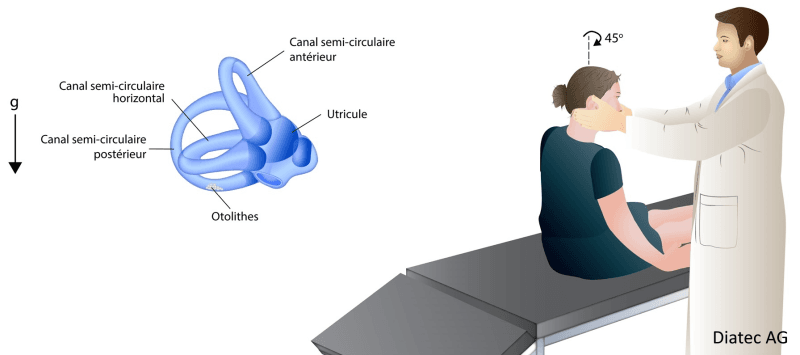
2ème étape : position tête suspendue (20-30 °), la tête reste tournée à 45 ° vers la droite
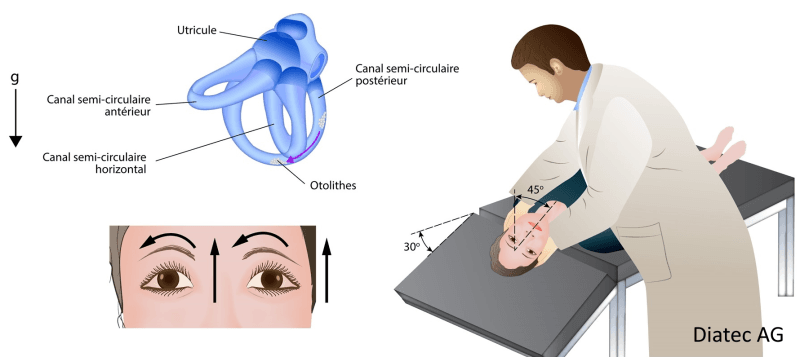
3ème étape : assis, tête droite (0°)
Si c’est le cas :
Si des nystagmes surviennent comme décrit ci-dessus, il s’agit généralement d’un dysfonctionnement périphérique.

Avec le Dix Hallpike recherche avancée, la position correcte de la tête pendant la manœuvre est assurée par le modèle de tête 3D et les nystagmes de torsion sont enregistrés, ce qui permet un meilleur diagnostic. Ceci est possible avec l’option VORTEQTM Assessment pour le Visual Eyes 515/525.
Vidéo de Dix Hallpike recherche avancée
Nystagmus de torsion
L’avantage principal est que le suivi de torsion enregistre le nystagmus de torsion et évalue la vitesse de torsion, ce qui complète l’image. Nous recommandons donc l’option VORTEQTM Assessment pour le Visual Eyes 515/525.
Modèle de tête 3D
Avec l’option VORTEQTM Assessment, grâce à l’accéléromètre, la position correcte de la tête pendant la manoeuvre peut être assurée par le modèle de tête 3D et garantit également que la position tête suspendue est maintenue suffisamment longtemps.

Le test calorique est l’étalon-or des tests vestibulaires, qui permet de tester individuellement les canaux semi-circulaires horizontaux. Le rinçage calorique (irrigation) a pour but d’évaluer la symétrie du système vestibulaire périphérique bilatéral et d’analyser indépendamment les réponses excitatrices et inhibitrices de chaque organe vestibulaire terminal. La sous-excitabilité ou non-excitabilité de canal semi-circulaire horizontale avec des mouvements de rotation lents est vérifiée. La stimulation calorique correspond à un mouvement de tête de 0,002 à 0,004 Hz, nous testons des mouvements plus lents comme dans le test d’impulsion de la tête vidéo (1-4 Hz).
La stimulation se fait avec de l’air ou de l’eau (très rarement de l’eau glacée) qui est injecté sur le tympan. En conséquence, la membrane tympanique, les osselets et donc également le fluide endolymphe du canal semi-circulaire latéral sont soumis à un changement de température. Cela conduit à un mouvement du fluide endolymphe dans le canal semi-circulaire et donc à une déviation de la cupule, ce qui conduit à une stimulation des cellules ciliées. L’eau chaude fait bouger la cupule vers l’utricule (= irritation), l’eau froide pousse la cupule loin de l’utricule (= inhibition). Le nerf du canal semi-circulaire signale au cerveau que le patient bouge, même si le corps du patient ne bouge pas.
La stimulation avec de l’eau est plus forte qu’avec de l’air. Les paramètres suivants sont recommandés pour le rinçage:
| Rinçage de l'air | Rinçage de l'eau | |
|---|---|---|
| Durée du rinçage | 60s | 30s |
| Volume du rinçage | 8 l | 250 ml |
| Température de rinçage chaude | 48°C | 44°C |
| Température de rinçage froid | 24°C | 30°C |
La stimulation commence environ 15 à 30 secondes après le début de l’irrigation et le pic de stimulation est atteint après environ 60 à 90 secondes (= phase de culmination). Lorsque la phase de culmination est affaiblie, la lumière de fixation est automatiquement allumée par le logiciel. Le patient doit fixer cette lumière avec ses yeux, dans le processus, on vérifie s’il peut ainsi supprimer les nystagmes (s’il ne peut pas le faire, cela peut indiquer un problème central).
Aujourd’hui, le nombre de nystagmes n’est plus compté comme avant, mais la technologie moderne est utilisée pour évaluer la vitesse moyenne de la phase lente. Le diagramme de Freyss est généralement utilisé pour cela, et bien sûr le diagramme papillon calorique.
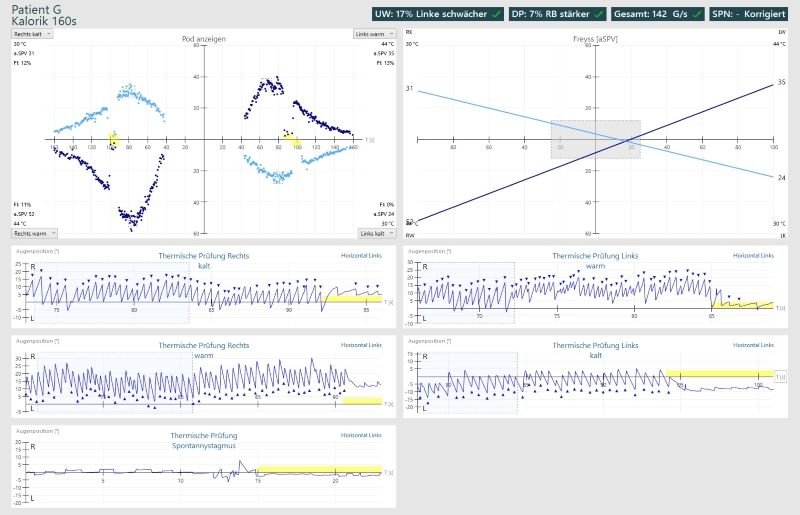
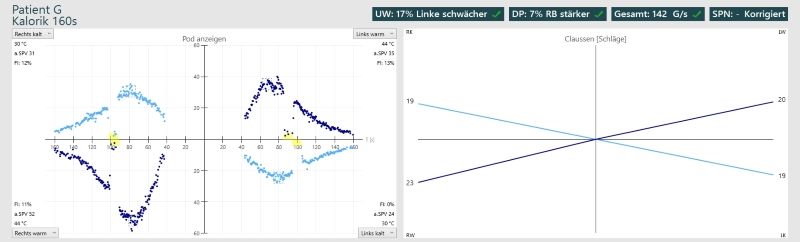
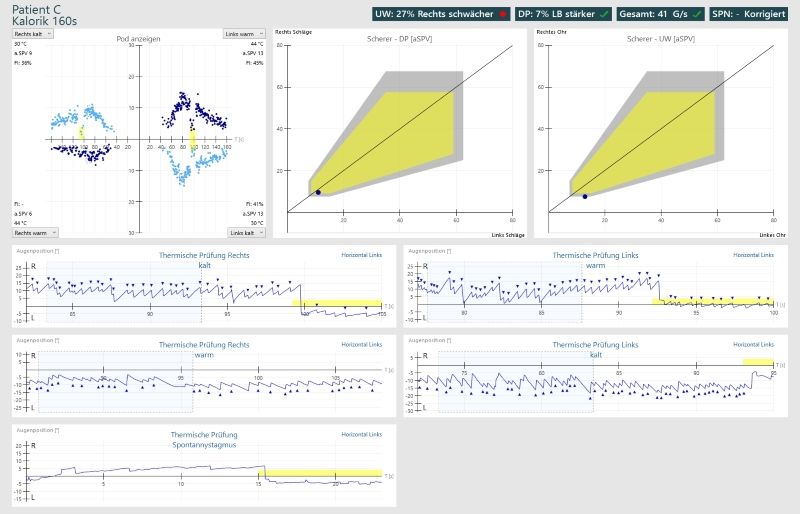
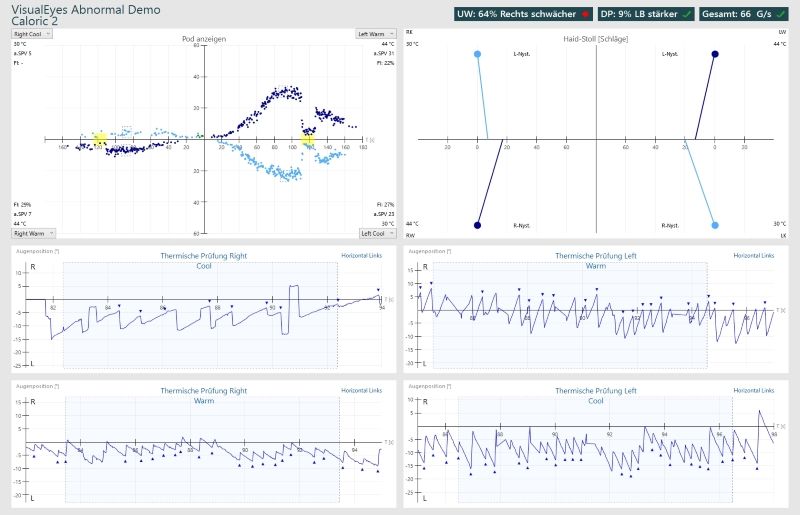
Si seulement deux rinçages à chaud sont effectués:
Avec calorique, les nystagmes déclenchés par un rinçage à chaud frappent chacun en direction de l’oreille respective. Pendant le rinçage à froid, les nystagmes frappent le côté opposé.
Rinçage à chaud = même direction du nystagmus
Rinçage à froid = direction opposée du nystagmus (froid = contra)
Les nystagmas qui frappent dans la mauvaise direction sont affichés en vert.
La réponse doit être symétrique des axes et des miroirs et montrer une phase de culmination claire. Lorsque la lumière de fixation est activée, les nystagmes doivent être supprimés (zone marquée en jaune).
Instruction du patient à l’avance:
À l’arrivée du patient, un examen otoscope doit être effectué pour les raisons suivantes :
Le patient est confortablement allongé en décubitus dorsal sur un canapé et la tête du patient doit être inclinée vers le haut de 30 ° par rapport à l’horizontale.
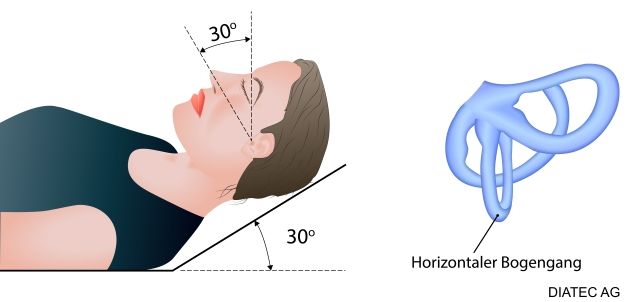
Instruire le patient sur le processus, le vertige et la lumière de fixation
Mettez le couvercle sur les lunettes
Nystagmus spontané: Regard tout droit devant
Rinçage chaude à droite, enregistrez la pupille. Les yeux du patient doivent toujours être ouverts pendant l’enregistrement - poser des questions au patient ou demander au patient de compter à rebours à partir de 200 (augmente la réponse du nystagmus)
Temps de récupération min. 5min
Rinçage chaude à gauche (sinon tout ce qui est analogue à 5.)
Temps de récupération min. 5min
Rinçage froid à gauche (sinon tout ce qui est analogue à 5.)
Temps de récupération min. 5min
Rinçage froid à droite (sinon tout ce qui est analogue à 5.)
Temps de récupération min. 5min
Des douches douces sont généralement déclenchées car elles déclencheront une réponse plus forte. En ce qui concerne les calories, il est important que la direction des nystagmen soit modifiée après chaque rinçage, nous vous recommandons donc de suivre la séquence indiquée ci-dessus. Il est également très important que le patient dispose d’un temps de récupération suffisant entre les rinçages, afin d’éviter les réactions qui se chevauchent.
Les tests oculomoteurs sont toujours effectués en premier pour s’assurer qu’il ne s’agit pas d’un problème central. Ceux-ci incluent les tests suivants:
Si les quatre tests sont pathologiques, cela indique clairement une lésion centrale.

Le test est utilisé pour tester si des nystagmes se produisent lorsque le patient doit fixer un objet stationnaire dans la position extrême (par exemple, les yeux complètement à droite). On vérifie donc dans quelle mesure le patient peut contrôler ses mouvements oculaires. C’est le seul test oculo-moteur dans lequel un résultat pathologique peut être périphérique ou central.
Exemple: Regardant vers le haut
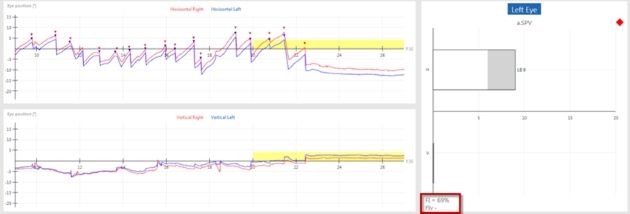
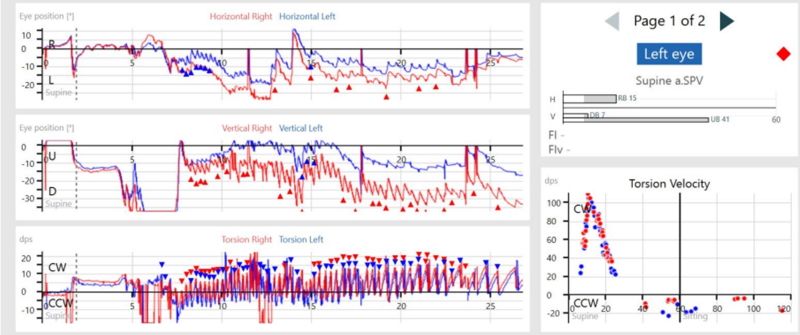
Dans l’image ci-dessous, vous pouvez voir les yeux droit et gauche du patient en haut à gauche, avec les pupilles dirigées vers le haut. Sur la droite, vous pouvez voir l’écran que le patient voit avec le point vert en haut. Le patient fixe ce point sans lever la tête. En dessous, le suivi des deux yeux est visible. Le graphique supérieur enregistre les mouvements horizontaux, le graphique inférieur les verticaux. En bas à droite se trouve l’évaluation de la vitesse moyenne de la phase lente (øGLP) pour l’horizontale (H) et la verticale (V).
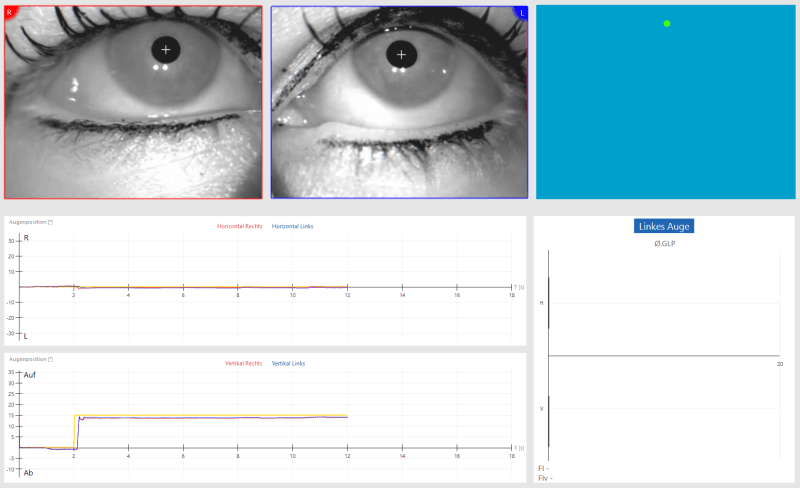
Si le patient doit regarder vers la droite et que des nystagmes surviennent, ce sont toujours des nystagmes qui frappent à droite. En regardant vers le côté endommagé, les nystagmes augmentent. Le mouvement rapide du nystagmus a lieu dans la direction du regard.
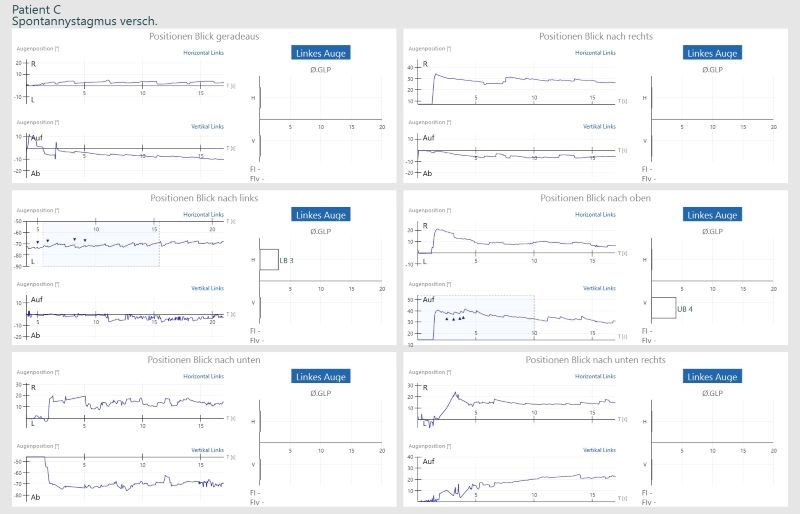

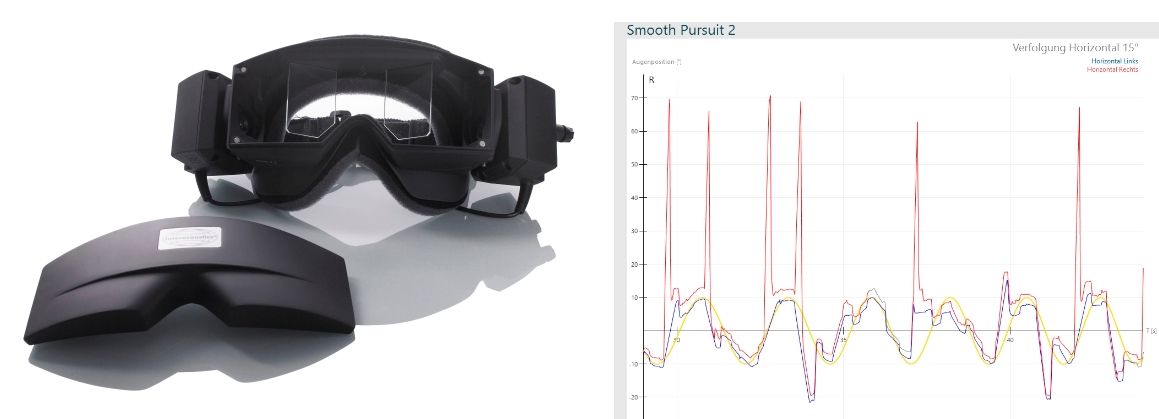
La capacité à suivre avec précision un objet en mouvement fluide est testée. Le patient doit suivre un point avec ses yeux qui se déplace horizontalement (ou verticalement) d’avant en arrière. La vitesse oculaire ainsi que la précision de la cible sont évaluées.
La capacité à effectuer avec précision le test du regard évalue le système vestibulaire central du patient.
Chez les patients sains, la trace de stimulus (jaune) et la trace de réponse des yeux (rouge, bleu) sont identiques. Les courbes angulaires, imprécises des saccades sont pathologiques et indiquent un problème central.
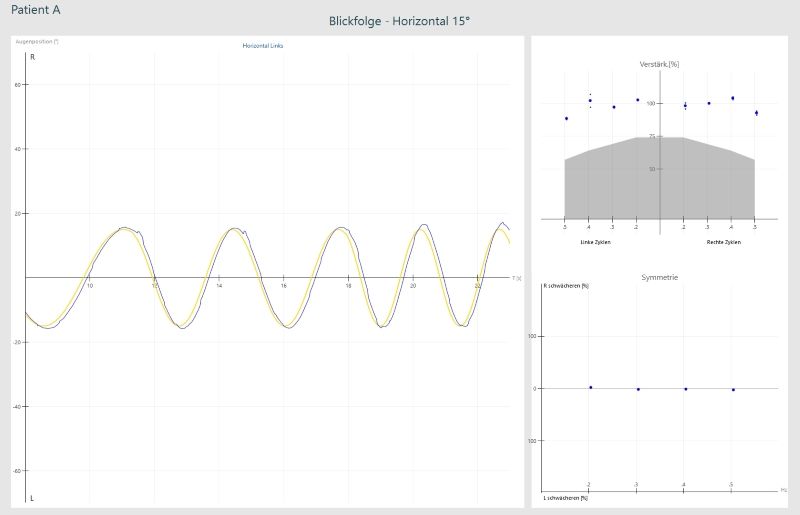
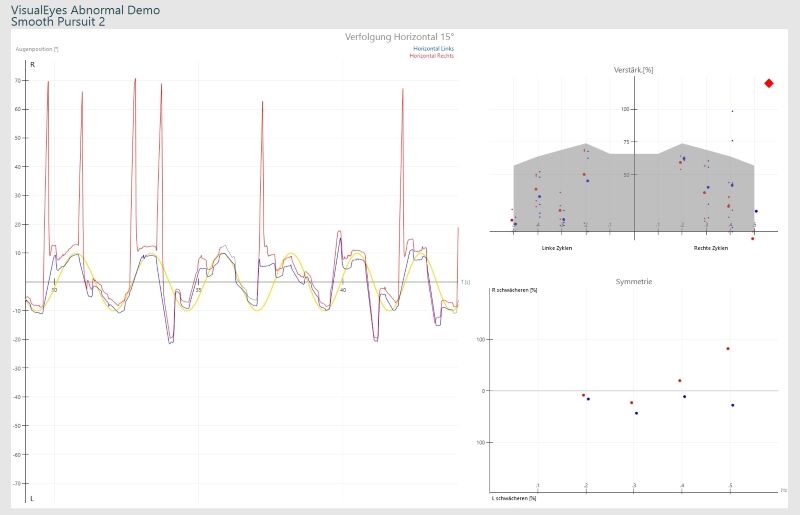
Renforcement: Si les yeux suivent la cible très doucement, le renforcement est de 100%. Si, en plus des mouvements oculaires lisses, il y a des mouvements saccadiques irréguliers, le gain tombera en dessous de 100%.
Symétrie: Si les mouvements saccadiques se produisent bilatéralement (symétriquement), cela peut indiquer une corticale diffuse, des noyaux gris centraux ou une maladie cérébelleuse. Si les mouvements saccadiques ne se produisent qu’unilatéralement (asymétriquement), cela peut indiquer une lésion focale impliquant l’hémisphère cérébelleux ipsilatéral, le tronc cérébral ou les lobes pariéto-occipitaux.

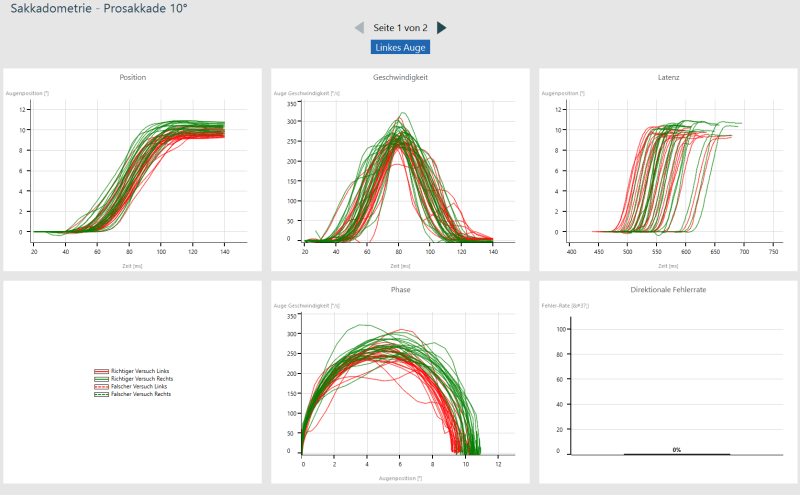
Il teste la capacité de déplacer précisément les yeux d’un point à un autre point cible apparaissant soudainement en un seul mouvement rapide. Le patient doit donc poursuivre un point crucial. L’apparence aléatoire du point (Random Saccade) est utilisée pour les tests, car le prochain point cible ne peut pas être prévu.
La capacité à effectuer des tests de saccade avec précision évalue le système vestibulaire central du patient.
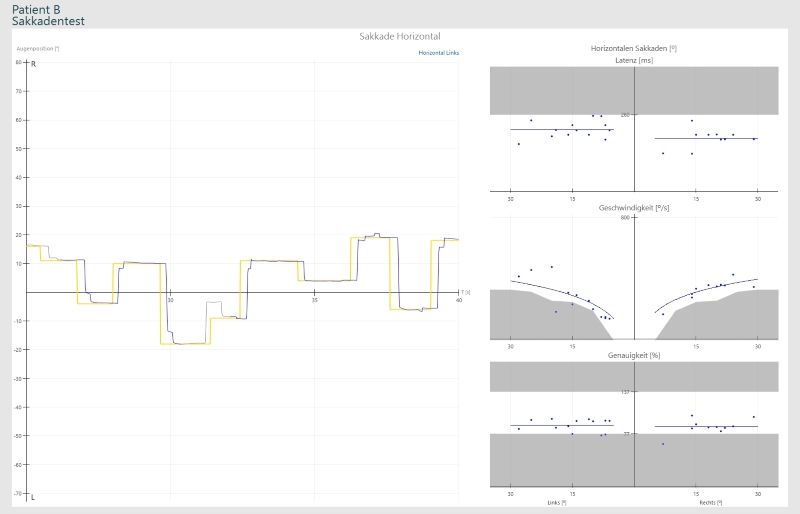
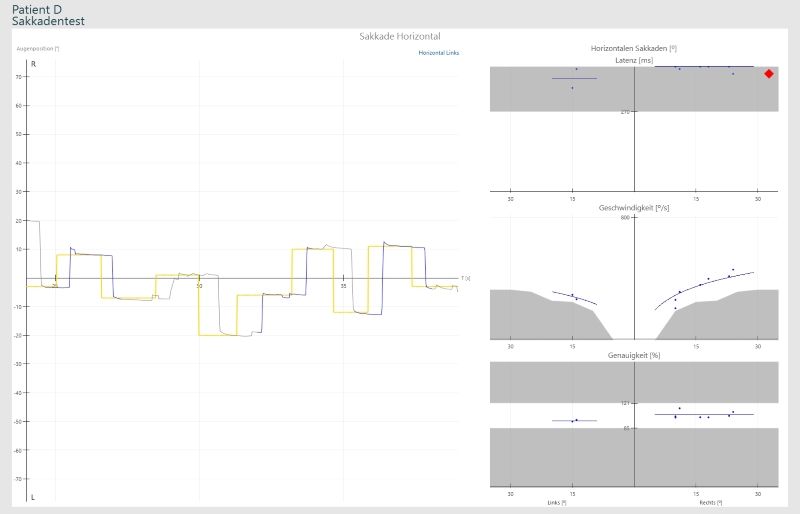
Latence: Une latence trop longue peut indiquer un problème avec le cortex frontal / frontopariétal ou les noyaux gris centraux. Si le résultat est unilatéral / asymétrique, il est encore plus perceptible.
Vitesse: Une vitesse trop lente peut être causée par le supranucléaire ou le tronc cérébral, ou encore par une lésion des noyaux gris centraux, souvent associée à une maladie neurodégénérative.
Précision: Nous vérifions le cervelet (Cerebellum). Si la précision n’est pas bonne, nous avons probablement également des anomalies caloriques, puisque les nystagmen sont calibrés dans le cervelet. Si une hypométrie (mouvement insuffisant) est suspectée, une lésion du tronc cérébral ou une maladie neurodégénérative peut en être la cause. L’hypermétrie (mouvement excessif, dépassement du mouvement au-delà de l’objectif visé) se produit dans les troubles cérébelleux.

Les tests oculo-moteurs des VNG traditionnels ne sont parfois pas assez sensibles pour les découvertes neurologiques. Les saccades étant dirigées vers la gauche ou la droite par un autre hémisphère du cerveau, les mesures de ces mouvements nous donnent un aperçu des asymétries fonctionnelles entre les hémisphères du cerveau et/ou des déficits des générateurs neuronaux précis qui favorisent ces mouvements. La saccadométrie est un test saccadique amélioré qui permet de mesurer la fatigue, les problèmes cognitifs et les erreurs grâce à une durée de test plus longue. Il est donc plus sensible aux commotions cérébrales et aux problèmes dégénératifs des nerfs centraux.
Déroulement du test
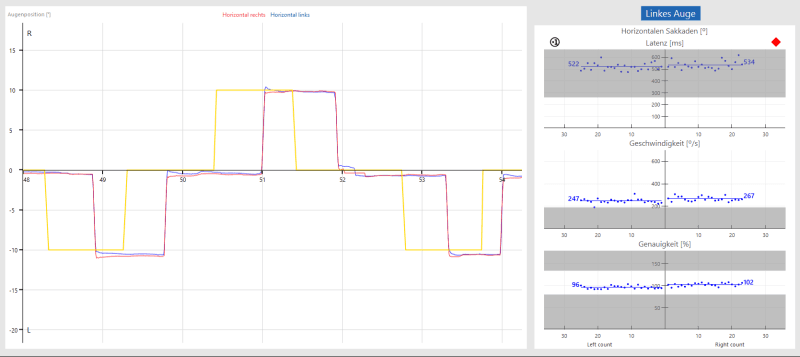
Il y a toujours un point au milieu. Soudain, un point apparaît à 10° à droite ou à gauche du centre pour que le patient le regarde. Dès que le point latéral disparaît, le patient regarde à nouveau le plus rapidement possible le point central permanent.

Test de prosaccade résultat pathologique:
(ici latence pathologique)
Déroulement du test
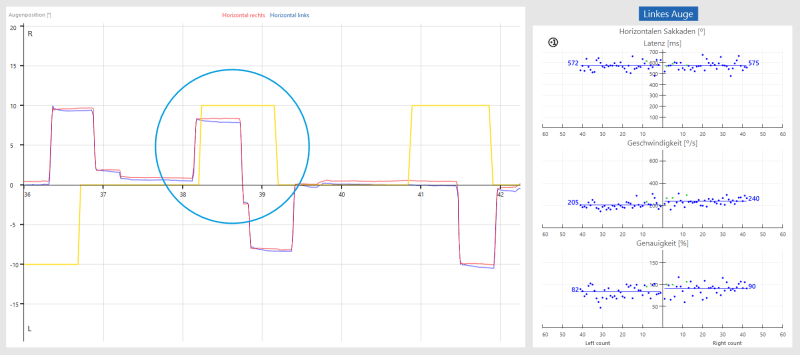
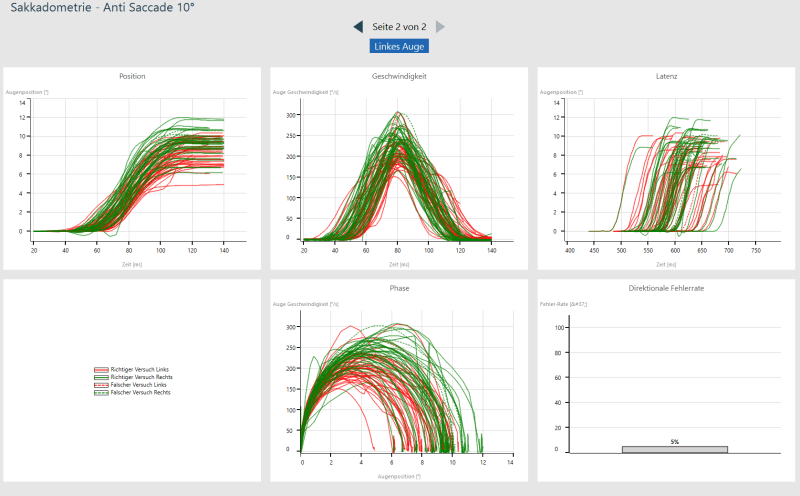
Il a toujours comme chez le test de prosaccade un point au milieu. Soudain, un point apparaît à 10° à droite ou à gauche du centre, mais le patient doit maintenant regarder dans la direction opposée au point qui apparaît. Il faut supprimer le réflexe de regarder le stimulus et en même temps inventorier le vecteur, ce qui est complexe.
Le test est utilisé pour une évaluation sommaire d’une lésion ou d’un dysfonctionnement du lobe frontal en évaluant la suppression des saccades réflexes. Les mouvements oculaires saccadés sont principalement contrôlés par le cortex frontal.
Test de saccada anti résultat normal :
Une erreur avec correction immédiate est ici entourée en bleu

Le réflexe optocinétique permet aux yeux de suivre un objet en mouvement tandis que la tête reste immobile. Le test utilise des bandes colorées horizontales ou verticales qui se déplacent vers la droite / gauche ou vers le bas / le haut comme stimulus. Il doit y avoir un mouvement de suivi lent dans le sens du mouvement de la bande et des saccades dans le sens opposé.
Les instructions indiquent au patient de regarder attentivement les lignes sur l’écran au centre de l’image.
L’incapacité à produire un nystagmus optocinétique symétrique (OKN) implique un dysfonctionnement du système vestibulaire central. Mais vous ne pouvez pas identifier le problème plus précise.
Les patients souffrant de troubles fonctionnels tentent de compenser au mieux en regardant à travers l’image (courbe plate). Une optocinétique anormale seule n’indique pas nécessairement un dysfonctionnement du système vestibulaire central, mais lorsqu’elle est associée au test du regard, elle donne à l’examinateur une image holistique de la fonction vestibulaire centrale. Le test optocinétique est utilisé, si les autres tests oculo-moteurs sont pathologiques, pour obtenir à nouveau la confirmation d’une lésion centrale. Si des nystagmes optocinétiques horizontaux et verticaux normaux apparaissent, cela indique une fonction du tronc cérébral intacte.
Test opto-cinétique horizontal à droite et à gauche résultat normal :
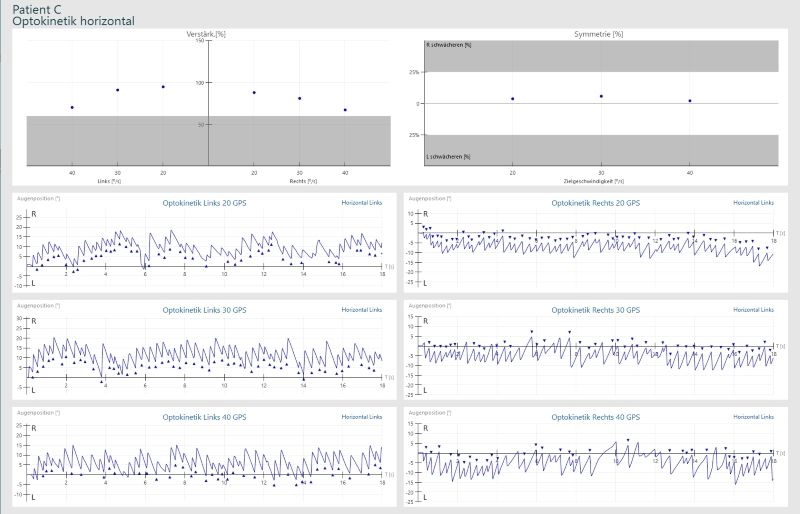
Vidéo opto-cinétique horizontal à droite et à gauche résultat normal :
Configuration: motif rayé jaune/bleu, vers la gauche, 15°/s
Vidéo opto-cinétique vertical résultat normal :
Configuration: motif rayé jaune/bleu, vertical, 30°/s
Test opto-cinétique horizontal à droite et à gauche résultat pathologique à grande vitesse:
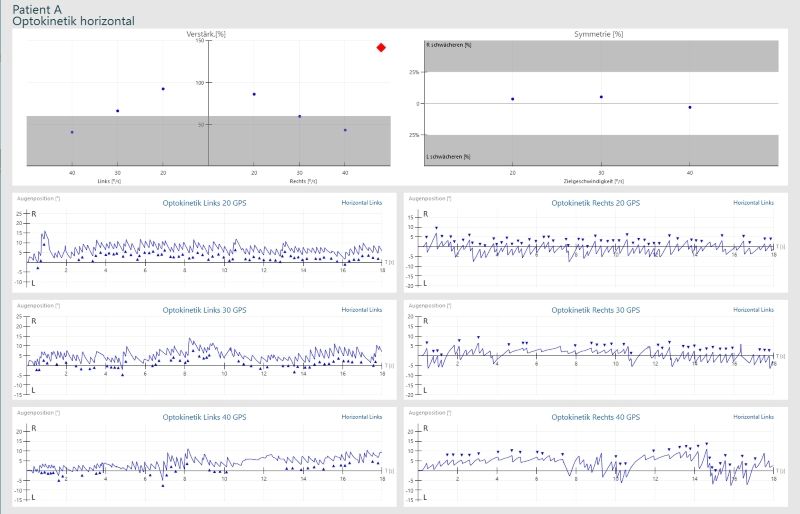

Il s’agit d’un test clinique pour évaluer les otolithes, en particulier l’utricule. Les patients souffrant de problèmes otolithiques ont souvent l’impression d’être sur un bateau, ils ont des symptômes linéaires comme une sensation de prendre l’ascenseur, généralement pas de vertige rotatoire comme dans le cas d’un dysfonctionnement du canal semicirculaire, à moins que les organes canal semi-circulaire et otolithiques soient tous deux affectés.
Lorsque la tête est inclinée, les yeux répondent par un contre-roulement de torsion. C’est ce qu’on appelle roulement compteur oculaire ou en anglais Ocular Counter Roll OCR. Le test est très rapide.
Le patient fixe un point sur l’écran et a d’abord la tête droite devant lui. La tête est alors inclinée d’au moins 30° vers la gauche et maintenue dans cette position pendant environ 10 secondes. Maintenant, la tête est inclinée vers le centre et vers la droite et de nouveau maintenue en position finale pendant environ 10 secondes. Chez les patients sains, le degré de torsion dépasse 3° lorsque la tête est inclinée à droite et à gauche.
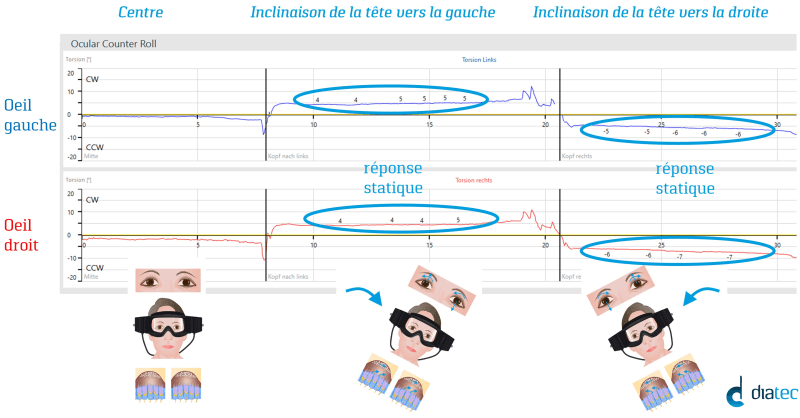
La répétition de la mesure augmente la fiabilité.
Nous recommandons de vérifier les résultats avec Eclipse oVEMP.

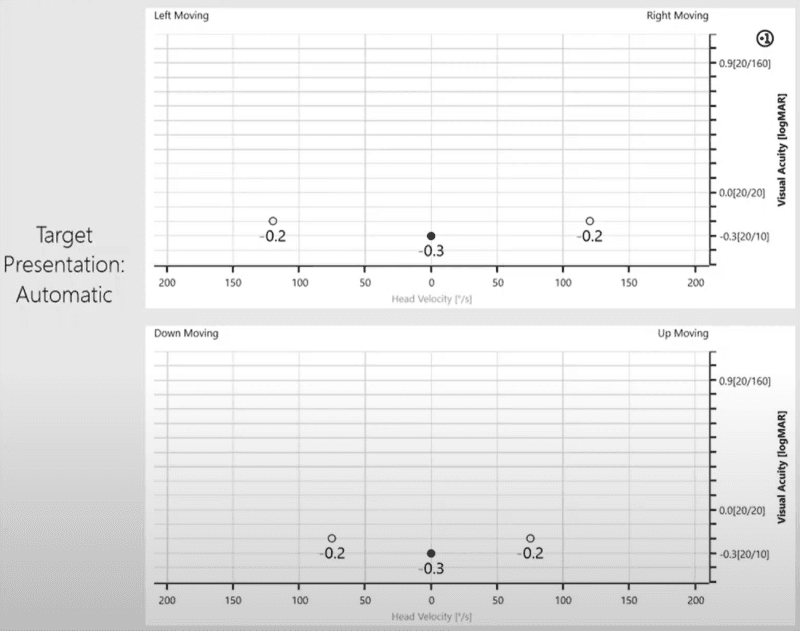
Le test fournit une évaluation comportementale instrumentée et objective du réflexe vestibulo-oculaire RVO en réponse à un mouvement fonctionnel de la tête. Le test évalue l’acuité visuelle pendant le mouvement de la tête par rapport à l’acuité visuelle statique, c’est-à-dire la capacité du patient à lire ou à se concentrer sur une cible tout en bougeant la tête. Il est également possible de vérifier l’évolution de la rééducation.
Détermine le plus petit optotype (signe utilisé pour déterminer l’acuité visuelle dva_optotyp) que le patient peut identifier avec précision sur l’écran, la tête immobile.
Détermine le plus petit optotype que le patient peut identifier à une vitesse de tête qui exclut un mécanisme non vestibulaire pour la stabilité du regard.

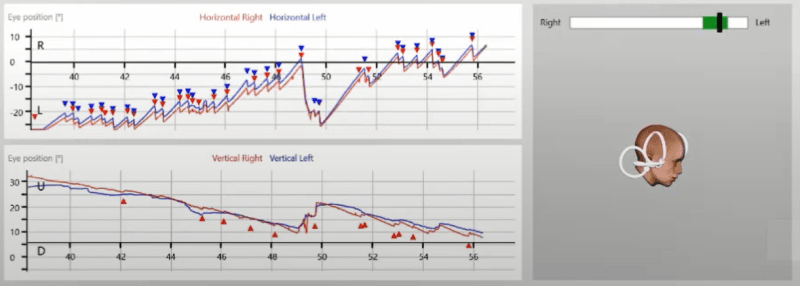
Le test permet de mieux détecter le canal latéral VPPB (en anglais BPPV). Le patient est allongé sur le dos et la tête est roulée de 90° vers la droite dans le plan du canal horizontale. Grâce à VORTEQTM, l’inclinaison correcte de la tête est visible dans le modèle 3D de la tête. La tête est maintenue dans la position finale pendant environ 30 à 60 secondes et on vérifie si un nystagmus se présente. Ensuite, on vérifie si le patient présente un nystagmus avec une position de la tête à 90° vers la gauche. La direction du nystagmus déclenché ainsi que la durée et la force du nystagmus déclenché aident à identifier le type spécifique de VPPB du canal horizontal.

Avec le test de rotation active de la tête, nous vérifions le RVO dans le plan horizontal et vertical à des fréquences légèrement plus rapides à partir de 1Hz. L’AHR est plus sensible pour détecter la maladie du RVO chez les patients souffrant de vertiges chroniques, selon une étude réalisée par Gananca en 1997 sur 483 patients. La moitié de ces patients avaient une VNG normale. Les tests VNG doivent bien entendu également être effectués, car certains tests tels que le test de saccade, le test de suivi du regard, le test de direction du regard ou l’optocinétique sont liés aux fréquences inférieures du système RVO. Pendant le test, la tête est déplacée dans une direction horizontale, éventuellement aussi dans une direction verticale, en rythme avec le métronome, et les yeux fixent toujours un point au centre de l’écran. En cas de dysfonctionnement de l’otolithe vestibulaire gauche ou droit, le système RVO ne peut pas maintenir la fixation sur un objet, et les patients se plaignent de vertiges induits lors des mouvements de la tête. Actuellement, il n’existe pas de données normatives pour ce test.
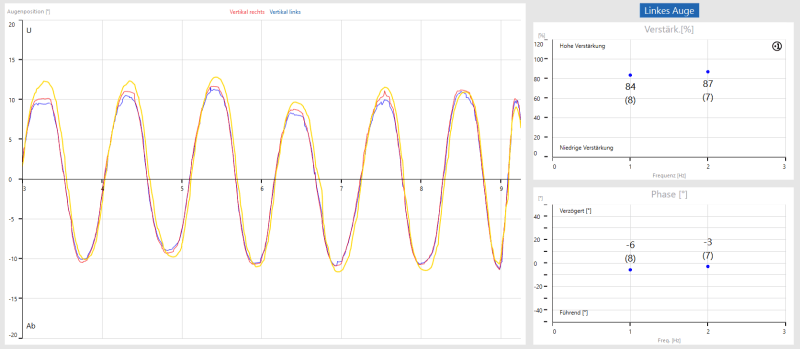
Dans les schémas, le nombre de cycles est indiqué entre parenthèses.
Comme pour le fauteuil rotatif, les mêmes paramètres (gain, phase, symétrie) sont évalués, mais avec des mouvements plus rapides de plus de 1 Hz.
• Normal
• Système vestibulaire latéral compensé (=> Gain)
• Réponse non compensée
• Échec bilatéral
• Simulant
Le deuxième œil ne peut pas être évalué dans un enregistrement monoculaire. Les mouvements pupillaires pathologiques tels que le nystagmus convergent ou divergent ou d’autres formes de nystagmus pathologiques ou saccades du deuxième œil ne peuvent donc pas être reconnus.
Avec le lancement du nouveau logiciel VisualEyesTM 3ème gémération fin 2020, Interacoustics a réussi un coup de maître:
Un seul logiciel pour (presque) tout !

Pour les raisons évoquées ci-dessus, nous recommandons le système Visual Eyes 515 ou Visual Eyes 525 d’Interacoustics pour réaliser la vidéo nystagmographie ou la vidéo oculographie.
Veuillez noter que ces informations sont de nature générale et ne constituent pas un guide complet pour l’interprétation de tous les résultats de tests possibles. La mesure doit être interprétée dans le cadre des examens médicaux complémentaires. DIATEC ne garantit pas l’exactitude ou l’exhaustivité des données médicales. Pour des informations plus détaillées, veuillez vous référer à la littérature technique pertinent ou consulter un spécialiste ORL.